
Въвеждането на технологията на микроманипулациите в ин-витро оплождането революционизира лечението на мъже с репродуктивни проблеми. ИКСИ или интрацитоплазменото инжектиране на сперматозоиди (Intracytoplasmic sperm injection) е нов метод за лечение на инфертилитет, който използва технологията на микроманипулациите. Това, което ИКСИ обещава, е че всеки мъж, без значение какъв медицински проблем има, ще може да има свое собствено бебе.
Какво е ИКСИ?
Какво точно е ИКСИ? Както името му загатва, ИКСИ е техника при която един единствен сперматозоид се инжектира в центъра на цитоплазмата на яйцеклетката, за да се постигне оплождане. Въпреки, че това звучи доста грубо, ИКСИ позволява на ин-витро специалистите да постигнат оплождане само с няколко сперматозоида. Хубавото на метода е, че след като сперматозоидът е инжектиран в центъра на яйцеклетката, всичко, което е нужно за да стане оплождане, е да има живи сперматозоиди ‑ без значение дали формата им е нормална или не. С ИКСИ уравнението „1 яйцеклетка + 1 сперматозоид = 1 ембрион” става възможно!
Как се извършва ИКСИ?
ИКСИ се извършва при стимулиран цикъл, по време на който на жената се инжектират медикаменти за стимулиране на фертилността, т.нар. HMG (human menopausal gonadotropin) инжекции. Тези инжекции спомагат за произвеждането на повече яйцеклетки, които след това се изваждат от жената под наблюдението на вагинален ултразвук, както при IVF.При нормални обстоятелства, яйцеклетката е обградена от купчина клетки, известни като кумулусни коронни клетки (cumulus corona cells). Това е т.нар. ооцитен кумулусен комплекс.
 |
Тези кумулусни клетки се премахват от пасажа на ооцитния кумулусен коронен комплекс чрез много фина пипета. След това те се третират с химикал, наречен хиалуронидаза, и по този начин клетките биват „обелени”. Оголените яйцеклетки се разглеждат и за ИКСИ процедурата се използват само узрелите яйцеклетки т.е. тези, които са в метафаза II и имат полярно тяло. |
Спермата се отделя от мъжа чрез маструбация. За мъжете със силна олигоспермия препоръчваме да дадат материал от няколко поредни еякулации. Дори и в първата семенна проба да няма живи сперматозоиди, често намираме такива във втората (и дори в третата проба). Причината, най-вероятно, е в това, че най-новата сперма съдържа най-пресни сперматозоиди. При положение, че пробите съдържат толкова малко сперматозоиди, ние работим с тях много внимателно, така че в посявката да се възстановят всички сперматозоиди и ИКСИ-то да може да се осъществи.За мъжете с вариращ брой на сперматозоидите, от нула до няколко хиляди, би могло да е полезно предварително да замразят една проба (в която има живи сперматозоиди). За пациенти с азооспермия, следва да бъдат използвани техники за събиране на спермата, за да се извлекат сперматозоидите. За мъже с обструктивна азооспермия (поради запушени семенни канали или направена вазектомия), най-простата техника се нарича PESA (епидимално всмукване на сперма посредством пункция). При нея спермата се изсмуква от епидидимиса (тубуларна структура прикрепена към тестиса, където сперматозоидите се съхраняват и претърпяват последната фаза на съзряване) чрез пунктиранрето му с тънка игла. Понякoга, за да се намерят сперматозоиди, се използва микрохирургична техника, която се нарича MESA (микроепидимално всмукване на сперма).
Как се използва ИКСИ за лечение на пациенти без сперматозоиди (азооспермия)?
При мъже с обструктивна азооспермия, при които няма сперматозоиди в епидидимиса, винаги има шанс да се намерят такива в тестиса. Най-лесният начин е TESA (или тестикуларна аспирация на сперматозоиди), при който тъкан от тестиса се изсмуква през тънка игла, при локална анестезия на мястото. Тази тъкан се слага в специална среда и се занася в лабораторията, където се обработва. Сперматозоидите се освобождават от семенните каналчета (където се произвеждат) и се почистват от ограждащата ги тестикуларна тъкан.
Използването на сперматозоиди от епидидимиса и тестисите за ИКСИ при лечение на пациенти с обструктивна азооспермия,е логично и концепцията на метода е доста разбираема. Освен това, изненадващо е възможно да се намерят сперматозоиди дори при пациенти с дисфункция на тестисите (необструктивна азооспермия), а също и при мъже с много малки тестиси. Това е така, защото дефектите в произвеждането на сперма обикновено са „на кръпки” т.е. те не засягат целия тестис, а само участъци от него.
Това означава, че дори ако няма производство на сперматозоиди в определени зони, може да има други участъци в тестиса, в които продукцията им би била нормална (това е така, защото генетичният дефект, който предизвиква ненормална сперматогенеза може да бъде така да се каже „пропусклив”). Тъй като само няколко сперматозида стигат за ИКСИ, намираме достатъчно сперматозоиди в повече от 50% от пациентите с дисфункция на тестисите, дори и когато тестисите са малки колкото фъстък!
Какво е TESE (тестикуларна аспирация на сперматозоиди) ИКСИ?
Докато намирането на сперматозоиди при пациенти с обструктивна азооспермия е лесно (понеже тестисите им функционират нормално), то при такива с необструктивна азооспермия (дисфункция на тестисите) може да се окаже предизвикателство. Често производството на сперматозоиди при тях е само на отделни места и за да се намерят сперматозоиди може да се наложи да се изследват множество участъци от тестиса. Това става чрез извършването на множество микробиопсии, които се наричат TESE или тестикуларна екстракция на сперматозоиди. Това може да се направи през иглата или като отворена процедура, чрез малък отвор в кожата, с местна упойка.
Намирането на сперматозоиди в парче тъкан може да стане в лаборатория. В зависимост от това колко е засегната продукцията на сперматозоиди, както и при някои мъже с частича дисфункция на тестисите, процесът може да отнеме до 2-3 часа. Сперматозоидите, извлечени от тестис, са трудни за обработка и не всяка клиника има необходимото оборудване и квалификация да работи с тях. При мъжете с необструктивна азооспермия, някои клиники правят TESE в деня преди извличането на яйцеклетки, защото считат, че посяването на тъканта в инкубатор за 24 часа помага на сперматозоидите да станат по-подвижни и с тях се работи по-лесно. Ако не се намери сперматозоид, обикновено двойката решава да прекъсне цикъла, или се прибягва до донорски сперматозоиди за IVF оплождане.
При пациенти, на които се налага операция за добиване на тестикуларни или епидидимални сперматозоиди, е възможно да се замрази излишният материал. Той по-късно може да бъде размразен и използван, като по този начин на пациента се спестява повторна операция.
Как се инжектира един сперматозоид в яйцеклетката за ИКСИ при IVF методите?
След като яйцеклетката и сперматозоидът са налице, самото инжектиране става в лабораторни условия. Това става върху затопляща се платформа, на специален ‘обърнат’ микроскоп (който позволява увеличение на детайлите до 400 пъти), снабден с модулираща контраста оптика на Хофман (тази оптика увеличава оптическия контраст и позволява лесно визуализиране на детайлите на яйцеклетката). Микроинжекцията се прави чрез специален апарат (микроманупулатор), който позволява извършването на много фини движения. По този начин се осъществява много прецизен контрол на манипулацията.
Яйцеклетките и сперматозоидите се обработват посредством специални пипети, направени от фини капилярни тръбички, които са по-тънки от човешки косъм. Тези пипети се правят по мярка на клиента, тъй като държащата пипета е направена да държи само един сперматозоид. Живите сперматозоиди се слагат в капка разтвор на вискозен поливинил пиролидон, който забавя активността им. (Това се прави, за да може след това сперматозидите да бъдат хванати по-лесно от иглата за инжектиране). След това се избира един сперматозоид, чиято опашка се откъсва или леко се ‘ощипва’, за да остане той неподвижен. Откъсването на опашката става като сперматозоидът бива търкалян между пипетата и петрито. Изключително важно е сперматозоидът да бъде обездвижен, за да не може той да мърда, след като бъде инжектиран в яйцеклетката. След обездвижването му сперматозоидът се всмуква в пипетата.
Яйцеклетката се обезопасява, като нейната обвивка се засмуква с държаща пипета. След това спермата се инжектира директно в центъра (цитоплазмата) на яйцеклетката. Това става посредством инжекционна пипета, която се движи много внимателно с помощта на микроманипулатор и издухва сперматозоида в цитоплазмата на яйцеклетката. За да може това да се случи безпрепятствено, е много важно пипетата да пробие обвивката и външната мембрана на яйцеклетката. Ето защо, за да е сполучливо ИКСИ-то, са важни най-вече уменията на ембриолога. След инжектирането на сперматозоида, пипетата се изтегля, а яйцеклетката се затваря и възвръща оригиналната си форма за около 60 секунди. Движението на самия сперматозоид вътре в яйцеклетката се подпомага лабораторно.
Единственото изискване за ИКСИ е да има живи сперматозоиди и техният брой да бъде поне колкото са яйцеклетките.
 Фиг 1. Поглед през микроманипулатора |
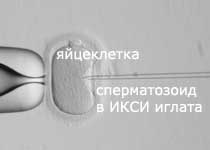 Фиг 2. Инжектиране на сперматозоид в яйцеклетка по време на ИКСИ процедура |
След като са инжектирани, яйцеклетките се слагат в инкубатор с въглероден диоксид (CO2) и около 14 часа след това се разглеждат, за да се види дали е имало оплождане. Ако е имало такова, след около 48-75 часа, 2 до 4 клетъчни ембриона се трансферират в матката на жената. Интересното е, че много често имплантирането на ембрионите при ИКСИ е успешно, понеже жените обикновено са млади и напълно здрави.
Във вещите ръце на специалистите, при около 60-80% от случаите на ИКСИ се получава оплождане, което означава че от 100 инжектирани яйцеклетки около 60 образуват ембриони. Всъщност технологията е достатъчно добра, за да можем да гарантираме оплождане, ако са налице качествени яйцеклетки. Шансовете за бременност при един ИКСИ цикъл са около 35%. Добрата новина е, че шансовете за забременяване не зависят от броя на сперматозоидите, а от броя и качеството на върнатите в матката ембриони. Това зависи най-вече от възрастта на жената. Рисковете за възникване на вродени дефекти при ИКСИ са не по големи от тези при нормално оплождане.
ИКСИ е скъпа процедура, защото се използва много напреднала технология.Надяваме се, че с течение на времето разходите за ИКСИ ще намалеят. ИКСИ се превърна в най-предпочитания метод за ин-витро оплождане в клиниките. При ИКСИ няма риск от неочакван тотален провал на оплождането, каквото се случва понякога при IVF (доказано е, че при до 25% от пациентите с ‘неизяснени’ причини за стерилитет и с нормална спермограма, може да има нефункционални сперматозоиди, които не могат да извършат ин-витро оплождане).
Какви са рисковете при ИКСИ?
Повече от 100 000 бебета по света са родени чрез ИКСИ и проучванията показват, че няма повишен риск от родилни дефекти или генетични аномалии. Възможно е, обаче, някои от момчетата, родени чрез тази техника също да са стерилни в резултат на ИКСИ-то (например, когато дисфункцията на тестисите е причинена от дефектни гени или микроделене на Y хромозомата).
Какви са новостите при ИКСИ?
При някои пациенти с тежка дисфункция на тестисите не е възможно да се открият живи сперматозоиди дори и след множество биопсии. При такива случаи се е получавала бременност след инжектиране на кръгли сперматиди (незрели клетки, от които се образува спермата), взети от тестисите. В момента тази технология е обект на проучвания по целия свят, но резултатите са незадоволителни. Някои лаборатории се опитват да развият методи за ин-витро сперматогенеза, т.е. зреене на сперматиди ин-витро.
При мъже без тестиси, единственото решение би било клониране с помощта на ядрена трансферна технология. Това означава вкарване на ядро от обикновена клетка на мъжа (която съдържа негово ДНК) в неоплодена яйцеклетка на жената (чието ядро е премахнато предварително), която след това се активизира чрез електрофузия. Докато клонирането вече се прилага върху много животински видове, то досега не е правено с хора.
How to have a baby – Overcoming infertility
Dr Aniruddha Malpani, MD and Dr Anjali Malpani, MD
Malpani Infertility Clinic, Bombay, India
www.drmalpani.com
Превод: rashi